Sin estrategia para lidiar con los efectos del Covid a largo plazo
No es claro que el sistema de salud en México tenga aún una estrategia para atender la COVID larga a futuro.
Especialistas confirman que, hasta ahora, no es claro que el Gobierno federal tenga ya un plan de acción diseñado para atender los síntomas de la COVID-19 a largo plazo de la población, ni es claro que esté preparando uno. Para eso, se necesitarían grandes esfuerzos de recolección de información sobre la evolución de la enfermedad, incluyendo cómo los factores poblacionales y farmacológicos (incluyendo las vacunas) podrían afectar en la severidad de estas secuelas.
Lo anterior es importante porque, con estimaciones del Instituto Nacional de Salud Pública (INSP), al menos el 15.7% de la población presenta secuelas a largo plazo después de una infección por COVID-19. Además, la naturaleza de algunas de las secuelas de la COVID-19 (particularmente aquellas de carácter neurológico) amenazan con tener un peso mayor sobre la salud de la población, que el actual sistema de atención pública no estaría suficientemente preparado para abordar.
Idealmente el Gobierno de México debería tener un plan de atención integral para la COVID larga en el transcurso del próximo año, a más tardar. Sin embargo la aparición de nuevas cepas de la enfermedad (como la variante Ómicron) podría extender la fase de emergencia y respuesta inmediata en la estrategia sanitaria de las autoridades, retrasando aún más la implementación de medidas de cuidados a la población para el largo plazo.
A eso se deben de sumar otras barreras que enfrentan tanto México como el resto de los países en el mundo para diseñar una estrategia integral de atención. Entre ellas, se cuenta que no existen todavía tratamientos específicos para las secuelas a largo plazo de la enfermedad, así como la falta de entendimiento en torno a cuáles son exactamente sus síntomas y cómo se pueden identificar.
¿Qué es la COVID larga?
El Dr. Rafael Lozano, profesor del Instituto para la Métrica y Evaluación de la Salud (IHME) de la Universidad de Washington, señala que la COVID larga “se refiere a los síntomas que se desarrollan durante o después de la enfermedad aguda por COVID-19. Es decir, tienen que pasar dos meses, tres meses después de que se iniciaran los primeros síntomas”.
Los síntomas que reconoce explícitamente la Organización Mundial de la Salud (WHO) son la falta de aliento, fatiga y algunas disfunciones cognitivas. Aunque la institución señala que “puede haber otros” síntomas además de los que se encuentran en su lista, la falta de una definición oficial más amplia que abarque más padecimientos ha causado la molestia de especialistas médicos a escala internacional. Y es que, de acuerdo con Lozano, también son comunes el dolor de cabeza y en articulaciones, diarrea, falta de concentración, ansiedad, estados de ánimo asociados a la depresión, entre otras afectaciones físicas y psicológicas.
Pero no es solo que no haya una lista delimitada y clara de los síntomas y efectos de la COVID larga. De acuerdo con el profesor del IHME, “hasta el momento no se explica mediante un diagnóstico diferencial, simplemente se mete como antecedente la COVID-19 y que continúa la enfermedad. No se sabe si es un nuevo síndrome o si se está superponiendo a la recuperación de enfermedades parecidas”.
También hay poca claridad sobre su verdadera penetración en la población general. De acuerdo con estudios citados por el Foro Económico Mundial (WEF), la incidencia de la COVID larga podría oscilar entre 5% y más del 20% de los pacientes que se infectaron, independientemente si su enfermedad fue asintomática, moderada o requirió de hospitalización.
Los esfuerzos de México para cuantificar el impacto de la COVID larga están apenas en sus etapas más preliminares. Un estudio del INSP, publicado a finales de octubre pasado y que tomó como referencia los datos de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2020 determinó que la prevalencia de secuelas por COVID-19 entre la población nacional era del 15.7%. Los investigadores, sin embargo, advirtieron que sus conclusiones están limitadas por el auto-reporte de síntomas, la falta de especificidad en las preguntas y la falta de asociación con comorbilidades.
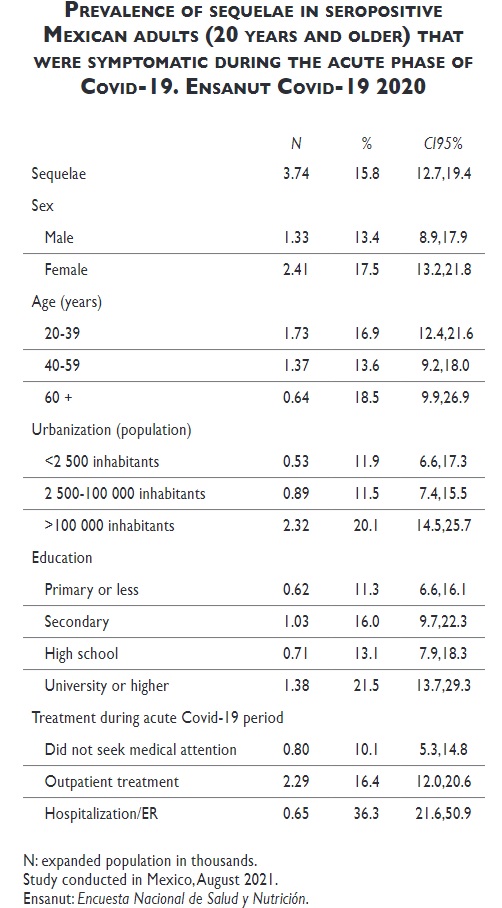
Fuente: INSP
Esta misma falta de claridad parece ser una de las barreras más importantes para la creación de un plan integral de atención a la COVID larga. Eduardo González Pier, socio fundador de la firma de consultoría para el sector salud Blutitude, reafirma que “hasta que no quede claro qué es lo que lo causa, no podrás tener una estrategia de prevención. Y hasta que no quede claro cómo se atiende, tampoco puedes tener una estrategia clara de atención. Lo más importante está por verse”.
Sin información
Si bien no parece que ningún país del mundo haya empezado a establecer una estrategia integral y generalizada para atender la COVID larga, en otras latitudes ya se han empezado a tomar algunos pasos estratégicos para, al menos, crear un andamiaje de atención.
En Estados Unidos, decenas de clínicas han abierto programas de atención para síntomas post-COVID; al tiempo que la administración de Biden ha empezado a pavimentar el camino para considerar las secuelas de la enfermedad como una discapacidad protegida por las leyes anti-discriminación. En Reino Unido se está atendiendo el problema de la falta de información y conocimiento en torno a la enfermedad, liberando recursos para investigaciones que buscan hallar nuevos tratamientos y formas de diagnosticar la COVID larga.
Pero en México, advierte Enrique Minor, profesor investigador del Tec de Monterrey, Campus Estado de México (ITESM CEM), “no conozco ninguna manifestación [del Gobierno federal] al respecto [de un plan de atención para la COVID larga]. No conozco los cuestionamientos que se le han hecho a los responsables del sector salud, pero no han dado mucha luz al respecto”.
Y es que no solo no parece que las autoridades federales tengan o estén trabajando en una estrategia de atención a la COVID larga. Rafael Lozano teme que ni siquiera tengan todavía la información necesaria para empezar a construir una estrategia. “Los funcionarios de salud pública están dirigiendo un avión sin ningún equipo de seguridad, a ciegas, cuando se trata de COVID larga y vacunación. No saben, no tienen el tablero de control. Es lamentable”, apunta.
Agrega el investigador del IHME que “tenemos que mejorar el registro y conocer la magnitud del problema; porque no solo es un tema de edad o sexo, sino también un tema de vacunación y el tipo de vacuna, si la vacuna está teniendo un efecto protector frente a los no vacunados, qué pasa con el paciente que recibió una dosis, si recibió el esquema completo, si recibió un refuerzo, si recibió AstraZeneca o Pfizer. Necesitamos tener esa información y compartirla con la población”.
El no haber recopilado toda esa información afectaría el tiempo que tardará en implementarse el plan de respuesta a la COVID larga. De acuerdo con Eduardo González Pier, “no se sabe todavía cuál sería el costo de un plan de salud […]. No podemos hablar de costos si no sabes cuál es la terapia adecuada, si se va a resolver con medicamentos, con dietas, reposo, fisioterapia. Si no sabemos el protocolo de atención, no puedes estimar el costo de la terapia”.
Sin embargo, el también exsubsecretario de Integración y Desarrollo de la Secretaría de Salud (SSa) en el sexenio de Enrique Peña Nieto señala que sí se podrían empezar a estimar estos costos si al menos se tuviera conocimiento de cuántas de las personas que se infectan desarrollan COVID larga y cuánto ha costado su tratamiento. Ahora, advierte, “estamos muy lejos de tener todos los ingredientes para definir un presupuesto a largo plazo de atención. Hay muchas variables que no están muy bien definidas".
El problema es que el Gobierno federal no tiene el lujo del tiempo. Enrique Minor apunta que la necesidad de una estrategia de atención para la COVID larga es “apremiante […]. Esto no puede esperar, porque al rato tendrás otra presión en el sistema de salud por no atender oportunamente el problema […]. Tengo la esperanza que debe ser pronto, en el transcurso del próximo año, porque la cuarta ola va a generar, por sí misma, la necesidad de atención de pacientes que, aunque no requieran hospitalización, van a padecer síntomas asociadas a la pandemia”.
Retos estructurales adicionales para la COVID larga
Aunque el tiempo apremia, varios factores podrían retrasar (o hacer imposible) que el Gobierno de México pueda empezar a implementar una estrategia de atención a la COVID larga. El más claro es, por ahora, la aparición de la variante Ómicron.
Eduardo González Pier reconoce que, aún si no se ha dado a conocer un plan específico de atención a la COVID larga de parte de las autoridades sanitarias en México, no necesariamente significa que no exista o no esté en desarrollo. Pero también admite que, hasta ahora, “lo más probable es que el Gobierno esté priorizando o principalmente ocupado en otros temas, como mantener la estrategia de contención, que la gente no se infecte, o reforzar la atención hospitalaria […]. Tienes un gobierno más ocupado en una agenda tradicional de evitar contagios y atender casos graves”.
La llegada de Ómicron podría extender esta etapa de la atención a la COVID-19 en México. Si bien aún no se tienen resultados contundentes, la misma WHO señala que esta variante parece ser más infecciosa y, de acuerdo con algunos expertos, parece tener las herramientas para escapar con mayor facilidad de la inmunidad generada por previas infecciones y por las vacunas; lo cual podría extender el foco del Gobierno de México (y de otros países) en la atención a corto plazo.
Otras barreras están mucho más ligadas a la situación en la que se encuentra el sistema de salud en México. Enrique Minor apunta que la pandemia agarró al sector salud “en un proceso de cambio, de reestructuración […]. Este cambio generó problemas que no hemos cuantificado lo suficiente […] y que podría ser una limitante importante, especialmente si no se ponen las prioridades en el orden que deben de ir. No queremos decir que, por ejemplo, la corrupción no sea importante. Pero hay que ver hasta dónde esta cruzada está desplazando otras prioridades”.
Más allá de la transformación a la que se sometió al sector previo a la pandemia, Eduardo González Pier advierte que el sistema de salud pública en México históricamente ha sido muy ineficiente para atender padecimientos de largo plazo. “La seguridad social, que es la mitad del sistema, entrega servicios a las personas asalariadas. Entonces los padecimientos que hacen que las personas pierdan su trabajo son particularmente difíciles de atender”.
La COVID larga entra de lleno en esta clasificación. Rafael Lozano advierte que hay testimonios de personas con secuelas a largo plazo por COVID-19 que tuvieron que cambiar radicalmente su vida, sin que se les haya apoyado con una estrategia para reincorporarlos a la economía. “Decir que tenemos salud es porque estamos funcionando en nuestra vida cotidiana. Cuando perdemos esta funcionalidad es cuando vemos la carga de la enfermedad […]. Y la carga de esta enfermedad va a ser superior a la de otras enfermedades”, asegura.
El impacto económico de la COVID larga podría ser tal, que bien podría obligar al actual gobierno a replantearse temas en donde, hasta ahora, ha mantenido una posición férrea. Enrique Minor advierte que “la atención de este tipo de choques tan fuertes requiere recursos […]. No es posible mantener el nivel de recaudación que tiene actualmente el gobierno para atender estas necesidades [que surjan de la COVID larga]. Pensar en una atención especial para esta pandemia y sus secuelas sí requiere recursos adicionales, y el gobierno debe pensar cómo se hará con ellos”.
Rafael Lozano concluye que, “más que debatir cómo vamos a acabar con la COVID-19, tenemos que debatir cómo vamos a convivir con la COVID-19 […]. Estamos en un discurso alegre de decir que ya está domada, ya controlamos y no es así. […] El sistema de salud no tiene soluciones mágicas, y así es en todo el mundo. Protege, promueve, previene y provee salud. Pero cuando no puede, tiene que rehabilitar porque ya está presente el daño. Y en esa rehabilitación debería estar el reincorporarte al trabajo, el regresar lo mejor posible a tus actividades”.