Construyendo un nuevo sistema de salud
La discusión en días recientes sobre la reforma constitucional en materia eléctrica, provocó que otro gran asunto público, de igual o incluso mayor envergadura, pasara desapercibido. Se trata del reconocimiento de facto que el INSABI fracasó y que se buscará construir un nuevo sistema de salud basado en IMSS-Bienestar*.
El asunto llega con una ironía. Cuando ya electo presidente, López Obrador (hacia finales de 2018) buscaba desarrollar un “sistema universal de salud”, pensaba que el punto de partida natural era precisamente IMSS-Bienestar, que serviría como base, y de ahí tratar de integrar más servicios y la convergencia de los subsistemas (principalmente IMSS e ISSSTE).
Después vendría una historia muy presente. Primero, se elimina el Seguro Popular. Segundo, el INSABI (Instituto de Salud para el Bienestar), lo sustituye con reglas poco claras. Fue un cambio mayúsculo, pasar de un sistema de aseguramiento a un administrador/caja de compensación que intentaba gratuidad para todos los no derechohabientes de otros subsistemas. Un nacimiento acelerado ocurre simultáneamente con el surgimiento de la pandemia. Los resultados fueron desastrosos: enorme confusión entre autoridades y proveedores de servicios, reacciones heterogéneas.
De fondo, en la discusión tenemos dos cosas muy tristes. Por mucho, la más importante es un gran exceso de mortalidad en la población, las autoridades federales de salud reconocen varios cientos de miles vidas perdidas. La otra, es un incremento muy considerable de gasto de bolsillo en medicamentos y atención que para familias vulnerables puede ser onerosísimo**.
La construcción de un nuevo sistema de salud en México obliga a realizarnos muchas preguntas. Me voy a concentrar en dos, las cuales me parecen fundamentales en los dos años que le restan a la presente administración federal, deben permear a las campañas de 2024 y son obligatorias para el siguiente gobierno, independientemente de quién gane. La primera se refiere al diseño, necesitamos un sistema de salud realista, con objetivos específicos y medibles. Segundo, cómo vamos a financiar el nuevo sistema.
México es un país muy grande y diverso. Lo que ha dejado entrever el gobierno federal hasta ahora, es que no buscaría cambios en los grandes subsistemas ligados al trabajo formal, IMSS e ISSSTE, tampoco en más pequeños, ISSFAM, Pemex, algunos estatales, etcétera. Entonces se trata de atender a los no derechohabientes. Una incógnita, ¿Por qué no integrar todos los subsistemas de salud ligados a la seguridad social?
¿Cómo operaría el nuevo sistema? Si nos ceñimos a los convenios marco que el gobierno federal ha firmado, se puede explicar algunas cosas. Los estados firman dichos acuerdos con la secretaría de salud, cabeza del sector y con el IMSS, cuya infraestructura sería fundamental para la gran mayoría de entidades federativas. Los gobiernos estatales meten al convenio su infraestructura existente y se vuelven coadministradores del sistema.
De la página web del IMSS, cuando se firmó el convenio en Tlaxcala: “…el Modelo de Atención Integral a la Salud para el Bienestar está basado en cuatro componentes: atención primaria a la salud, que concentra sus esfuerzos en la prevención de enfermedades, procuración de la salud y seguimiento de embarazadas; involucrar a la comunidad como parte fundamental de la atención; conservación preventiva para garantizar que equipo e infraestructura se mantengan siempre en buenas condiciones. Además, atención médica hospitalaria que se concentra en cinco especialidades troncales que deben ser cubiertas en todos los turnos: Ginecología, Pediatría, Medicina Interna, Cirugía y Anestesia, y adicionalmente servicios dentales, Nutrición, Psicología, Laboratorio y Diagnóstico”.
En teoría, con el paso del tiempo y las posibilidades financieras, se irían agregando más servicios. Hasta aquí la cosa va bien, solo que hay dudas:
- Primero, ¿a qué se comprometen las tres partes? Esperemos que dichos compromisos sean públicos y se rindan cuentas.
- Segundo, ¿todas las entidades federativas recibirán trato igual o son convenios “personalizados”? Probablemente, los estados más interesados en hacer convenio sean los que tienen peores sistemas de salud o los que tengan una situación financiera más precaria, selección adversa.
- Tercero, ¿cuáles son las reglas para las entidades federativas que no quieran firmar el convenio?
- Cuarto, ¿está suficientemente blindado el IMSS? Existe un riesgo considerable, que termine subsidiando al nuevo sistema, pudiendo dañar sus finanzas y perjudicando los servicios que ofrece.
- Quinto, ¿qué derechos tienen los participantes con respecto a servicios no presentes en el convenio?
Si el diseño presenta dudas importantes, creo que la cuestión del financiamiento es todavía más compleja. El sector público mexicano gasta muy poco en salud bajo casi todas las métricas. La figura al final de este artículo da cuenta de la evolución del gasto público federal en salud como porcentaje del PIB. El aumento en 2020 fue por la pandemia y hay un efecto de PIB más pequeño. Se espera en 2022 un aumento modesto, quizá lleguemos a 3% del PIB, solo que una parte grande son adeudos del INSABI, que pudieran terminar en ajustes contables.
Cuando en 2019 se pensaba el surgimiento del INSABI, la Comisión de Presupuesto de la Cámara de Diputados, le pidió al Centro de Investigación Económica y Presupuestaria, A.C. (CIEP) una valoración independiente del impacto presupuestario. Dicho estudio puede consultarse en Internet. Los resultados fueron contundentes: para cumplir (bajo supuestos de eficiencia) con lo que pedía la ley, el gobierno federal necesitaba aumentar el gasto público en salud al menos 3% del PIB, este debía quedar con un piso de 5.5% del PIB.
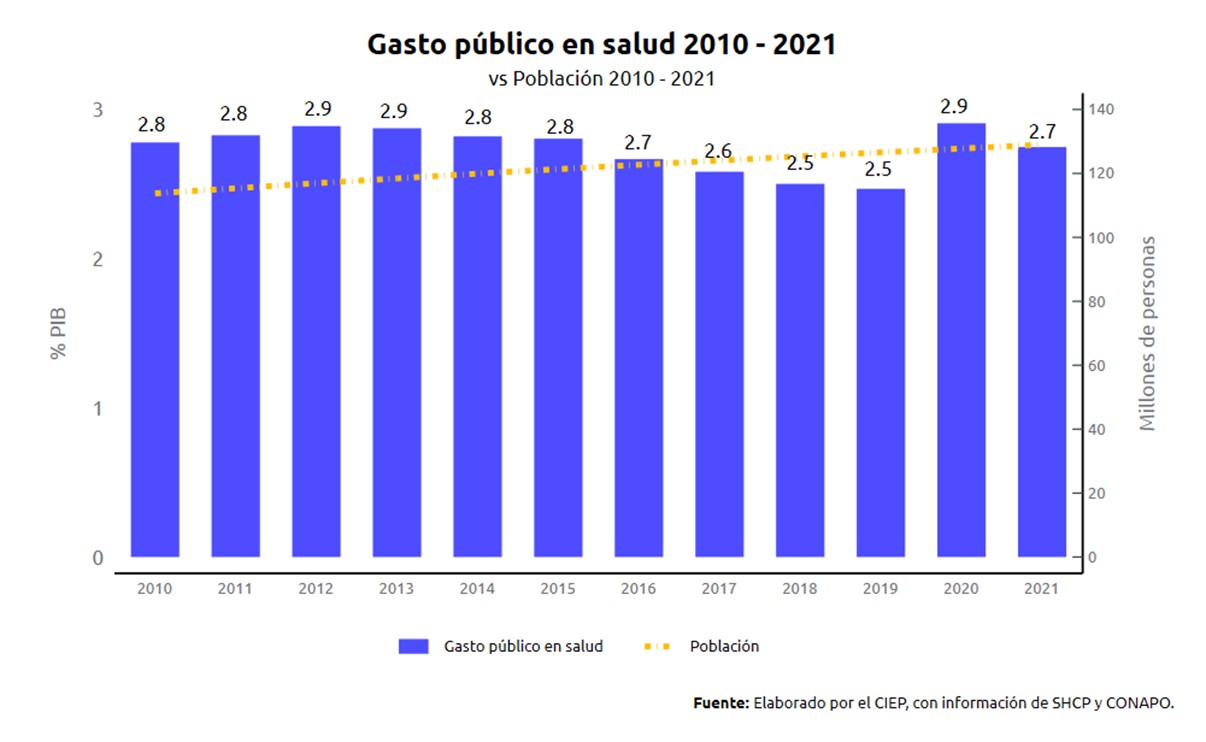
Debo aclarar que ese 5.5% del PIB, no convertiría a México en un país con un gasto público en salud generoso. La gran mayoría de países similares en términos de ingreso (Argentina, Brasil) gastan más, algunas veces mucho más. Ni hablar de países desarrollados, en casi todos, su gasto público en salud representa más de 10% del PIB.
¿Cómo le hacemos en México? Gran parte de los servicios de salud y medicamentos son costeados de manera privada. Los servicios de alta gama existen, sin embargo, el grueso de ese gasto privado es de bolsillo (por necesidad), con riesgos financieros para familias vulnerables. Además, se debe ponderar ese sistema paralelo que consiste en consultar en farmacias.
El panorama de gasto en mediano y largo plazo es incierto. Nuevas tecnologías pueden ayudar a tener servicios más baratos. Por otro lado, restringir medicamentos de frontera a personas de altos ingresos, puede ser fuente de mayor desigualdad. También, se tiene que considerar la transición demográfica en México, con su respectiva transición epidemiológica. Es más costoso atender enfermedades crónico no transmisibles de viejos, que las contagiosas de niños y jóvenes.
¿Un sistema universal pagado con impuestos generales? Nos encantaría. ¿Es realista en corto plazo? Probablemente no. A un sistema que tiene fondeo precario, quitarle más de 1% del PIB que viene de las cuotas puede dañarlo considerablemente. Sí, necesitamos una reforma fiscal. El problema es que pensar que se van a conseguir 5% y que todo se va a dedicar a salud, no parece factible, al menos por un tiempo. Por otro lado, querer dar servicios homologados a gente que paga (vía cuotas) y a otra dárselos totalmente gratuitos, tampoco parece una buena idea. Quién debe pagar y a cambio de qué, resulta central.
¿Qué viene? Esperemos que una discusión amplia, incluyente. Se tienen que plantear muchas cosas. Debemos discutir cofinanciamiento y que rol deben tener los seguros. ¿Qué esperamos de los gobiernos subnacionales? También entender la parte que le toca al sector privado en general y a la industrias farmacéutica y hospitalaria en lo particular, aliados necesarios. Etiquetación de impuestos, costeo de las enfermedades de alta especialidad, los efectos de una transición demográfica muy profunda, son elementos que deben permear tanto diseño como financiamiento.
La salud es un derecho fundamental. Tenemos la oportunidad de lograr un sistema que mejore de manera sustancial el bienestar de amplios grupos de la población en México.
* El origen del programa se puede trazar a IMSS-COPLAMAR hace más de cuarenta años. Su objetivo toral era proveer servicios básicos de salud a comunidades marginadas, particularmente rurales, se le ha reconocido como un programa de alta costo efectividad, si bien limitado.
** Un espacio de esta naturaleza impide discutir a fondo causalidades, ¿hasta qué punto el cambio de Seguro Popular a INSABI causó exceso de muertes o incremento en gasto de bolsillo? Es importante deslindar responsabilidades con investigaciones confiables, rigurosas.
 Héctor Villarreal
Profesor investigador, líder de la Iniciativa para la Transición Económica y Demográfica (ITED) en el Tec de Monterrey. Fundador y ex director del Centro de Investigación Económica y Presupuestaria (CIEP). Es doctor por la Universidad de Wisconsin en Madison con la especialidad de microeconomía aplicada.
Héctor Villarreal
Profesor investigador, líder de la Iniciativa para la Transición Económica y Demográfica (ITED) en el Tec de Monterrey. Fundador y ex director del Centro de Investigación Económica y Presupuestaria (CIEP). Es doctor por la Universidad de Wisconsin en Madison con la especialidad de microeconomía aplicada.