Salud danesa versus la nueva salud mexicana

Según el director general del Instituto Mexicano del Seguro Social (IMSS), el Instituto de Salud para el Bienestar (INSABI) jugó un papel preponderante para atender los desafíos de la pandemia por el COVID.
Sin embargo, también el mismo director general del IMSS, Zoé Robledo, reconoce que la principal falla después de tres años y medio de operación del INSABI consistió en que, a pesar de la enorme cantidad de recursos canalizados a ese instituto, no se logró que operaran los hospitales y centros de salud en sustitución de los servicios de atención de las entidades federativas.
En respuesta a lo anterior, en agosto del año pasado se publicó el decreto presidencial que creó al IMSS-Bienestar como un organismo público descentralizado de la administración pública federal. De acuerdo a Robledo, esta modificación obedece a los malos resultados del sistema de salud, los cuales se atribuyen al diseño del sistema de salud heredado de administraciones anterior, algo muy típico de la transformación de cuarta.
La intención de la actual administración es que el IMSS-Bienestar sea la única institución de atención médica que opere hospitales y centros de salud en las 32 entidades federativas del país para atender a 64 millones de mexicanos que no tienen acceso a los servicios de seguridad social del IMSS. En este sentido, el IMSS-Bienestar complementa a la población objetivo del IMSS. Éste último continuará siendo una institución tripartita financiada por cuotas patronales y que atiende exclusivamente a sus derechohabientes, los cuales ascienden a 70 millones de mexicanos, incluyendo a los trabajadores activos, a los jubilados y los pensionados del IMSS y a sus familiares.
Para tal efecto, lo que se busca es transferir hospitales y unidades de primer nivel (centros de salud y sus recursos) desde las entidades federativas que así lo deseen, para que sean absorbidos y operados por el IMSS-Bienestar. Todo indica que pronto se habrán concretado convenios de transferencia con 22 entidades federativas; obviamente todas ellas con gobernadores de Morena.
Por otra parte, las entidades que no se suscriban a los convenios de transferencia con el IMSS-Bienestar seguirán financiando la operación sus propios hospitales y unidades de primer nivel con los recursos que provienen de las participaciones federales que tienen asignadas por este por Ley. Por cierto, los estados de Guanajuato, Jalisco y Nuevo León ya han manifestado su intención de no adherirse a estos convenios de transferencia de sus propios servicios de salud al IMSS-Bienestar.
Todo indica que las participaciones a las entidades federativas que suscriban los convenios dejarán de recibir una parte significativa de las participaciones “etiquetadas” para la prestación de servicios de salud, ya que será el IMSS-Bienestar la institución que se encargará de mantener y ampliar la infraestructura física y humana como prestador de los servicios de salud en esas entidades.
La presente administración ha reiterado en repetidas ocasiones que lo que se busca con la creación del IMSS-Bienestar es que el diseño de nuestro sistema de salud sea similar al de Dinamarca. Según declaraciones públicas de Robledo, con este organismo público descentralizado se busca migrar a un sistema de salud predominantemente centralizado que provea de los servicios de salud a la gran mayoría de la población. En particular, se dice con estos cambios México tendrá el mejor sistema de salud del mundo.
Según el titular del IMSS, el diseño institucional de la salud en Dinamarca tiene tres características importantes:
La primera, que es un sistema público en su totalidad, en el cual la atención a la salud se otorga exclusivamente en hospitales públicos, a diferencia de otros países en los que se ha buscado una mayor cobertura en la oferta de servicios de salud mediante la participación de los privados (Alemania, China, Estados Unidos, India, etc.).
Segundo, se afirma que el modelo danés es un sistema totalmente centralizado. Al respecto, se argumenta que en México la salud está fragmentada en 32 entidades federativas que pueden tener buenos y pobres resultados, mientras que en Dinamarca existe un solo sistema central con buenos resultados.
Por último, se destaca que el sistema de salud de Dinamarca se enfoca fundamentalmente en la medicina preventiva.
Además, el Mtro. Robledo subraya que un elemento adicional es superar el gran reto que representa alcanzar la universalidad en la cobertura de los servicios de salud; es decir, atender a todas las personas de todos los padecimientos sin que esto genere un costo (sic). Al respecto, las "corcholatas" Marcelo Ebrard y Claudia Sheinbaum ya andan con la misma cantaleta proponiendo un sistema de salud universal, violando así los lineamientos establecidos por Instituto Nacional Electoral.
El sistema de salud danés
En relación con lo descrito anteriormente, es pertinente señalar con toda precisión algunos puntos sobre el sistema de salud de Dinamarca con el fin de que el lector cuente con mayores elementos para evaluar la propuesta de la presente administración.
Efectivamente, al igual que la mayoría de los sistemas de salud europeos, especialmente en los países nórdicos, el sistema de Dinamarca se encuentra entre los sistemas mejor calificados a nivel mundial, según la Organización Mundial de la Salud (OMS). El sistema de salud de Dinamarca es universal y fundamentalmente gratuito para todos los ciudadanos y residentes legales, lo que significa que los residentes no tienen que preocuparse por tener un seguro médico o pagar facturas de hospitalización o tratamientos médicos. Además, el sistema de salud de Dinamarca está altamente desarrollado y ofrece una atención médica de alta calidad.
Más aún, los daneses manifiestan en las encuestas un alto grado de satisfacción con la calidad y facilidad de acceso de los servicios de atención médica que reciben. Todos los residentes de ese país tienen derecho a una atención financiada con recursos públicos, incluidos servicios de atención primaria, especializada, hospitalaria, de salud mental, preventiva y de cuidado a largo plazo.
A diferencia de lo que sostiene Robledo, el sistema de salud danés es descentralizado. El sistema de salud danés está organizado en tres niveles: nacional, regional y local. El nivel nacional se encarga de la regulación, la supervisión y la planificación estratégica. El nivel regional se encarga de la gestión de los hospitales y la atención especializada. El nivel local se encarga de la atención primaria y la prevención.
El gobierno central supervisa el sistema de salud, pero la responsabilidad de la prestación de servicios recae en los gobiernos locales de cinco regiones. El sistema se financia principalmente a través de impuestos generales a nivel estatal y, en menor medida, por un impuesto sobre la renta a nivel municipal. El gobierno central proporciona subvenciones procedentes de estos ingresos fiscales a las cinco regiones y municipios que prestan servicios de salud en función de la demografía y otros indicadores. Esto último contrasta con la propuesta de que las entidades federativas de nuestro país suscriban convenios de transferencia de sus servicios de salud al IMSS-Bienestar.
Para acceder a la asistencia médica gratuita es necesario contar con una tarjeta amarilla (el Sundhedskort). Esta tarjeta contiene información como nombre, dirección, número de registro civil, así como el nombre y dirección del médico de cabecera de su elección, para la prestación de atención médica primaria, que incluye asesoramiento, exámenes y tratamiento de rutina. Los ciudadanos acceden a la atención especializada si son remitidos por un médico de cabecera. También reciben atención de urgencia y asistencia médica fuera de horario. El sistema cubre el tratamiento en los hospitales, incluidos los cuidados posteriores, el ingreso y la cirugía. Los ciudadanos reciben cuidados a domicilio y visitas de un médico.
Sin embargo, hay algunos servicios que no están cubiertos por el sistema danés. Los medicamentos no son del todo gratuitos (los pacientes pagan el costo total de los medicamentos hasta llegar a un umbral, pasando luego a pagar una tasa decreciente hasta alcanzar un segundo umbral, a partir del cual los costes están totalmente cubiertos). Los gastos dentales no están cubiertos a partir de los 18 años. En los gastos de fisioterapia y podología, se debe cubrir el 20% de la factura.
Los residentes daneses pueden adquirir de manera voluntaria un seguro médico complementario en su propio país o en cualquier otro de la Unión Europea, para cubrir los copagos relacionados con medicamentos ambulatorios, atención dental y otros servicios relacionados con gastos de salud catalogados como catastróficos. En otras palabras, algunos servicios del sistema de salud de Dinamarca no son totalmente asumidos por el erario. La participación pública en el gasto en salud en Dinamarca es muy elevada (83% en 2019) y es superior al promedio de la Unión Europea (75%).
A pesar de ser uno de los sistemas mejor evaluados a nivel mundial, el sistema de salud danés enfrenta varios desafíos. Uno de ellos es la presión política y pública para aplicar más, mejores y más rápidos tratamientos, pero carece de la financiación necesaria. Al respecto, en 2008 el Comité de Salud de la Asociación de las Regiones Danesas estableció un proyecto sobre “El futuro sistema de atención de la salud” para abordar estos desafíos. Bajo el epígrafe “valores y desafíos”, las regiones danesas solicitaron los juicios informados y ponderados de los ciudadanos sobre cómo, por ejemplo, se podrían utilizar las tecnologías para aumentar la productividad, en particular si la priorización del tratamiento de la enfermedad era aceptable a costa de otros procedimientos: por ejemplo, determinados procedimientos de cirugía plástica y si se podían utilizar seguros privados para financiar determinados tratamientos o si se podía exigir a los pacientes el cumplimiento del tratamiento, etc.
Otros desafíos del sistema de salud en Dinamarca son: la escasez de recursos financieros para cubrir la creciente demanda de servicios sanitarios de calidad y rapidez; la falta de personal sanitario cualificado y motivado, especialmente en las zonas rurales; la necesidad de adaptarse a los cambios demográficos, como el envejecimiento de la población y la mayor diversidad cultural y; la coordinación entre los diferentes niveles y actores del sistema sanitario, como los médicos de atención primaria, los hospitales y las autoridades sanitarias.
En resumen, el sistema de salud de Dinamarca es considerado uno de los mejores debido a su alta inversión en salud, su cobertura universal y gratuita y la calidad de sus servicios. Aquí la gran incógnita es si migrar a un diseño de nuestro sistema de salud similar al de Dinamarca permitirá obtener los mismos resultados que en ese país. También surgen otras interrogantes como cuál es el rol que jugarán los servicios privados de salud, incluidos los seguros médicos ofrecidos por el sector asegurador. La presente administración no ha sido clara al respecto.
México versus Dinamarca
Efectivamente, en una exhaustiva comparación de diversos indicadores de salud entre México y Dinamarca -con base en las estadísticas de la página de la Organización Mundial de la Salud (OMS) con sede en Geneva, Suiza- nuestro país sale bastante mal parado frente a Dinamarca y muchos otros países. Lo mismo puede apreciarse con base en los indicadores de la Organización para la Cooperación y el Desarrollo Económicos (OCDE) y del Banco Mundial. Tanto, que es un ejercicio estéril presentar aquí un comparativo de los indicadores de desempeño de ambos sistemas de salud. Invito al lector interesado a consultarlos en la página de la OMS.
Por cierto, dadas las críticas a las clasificaciones mundiales sobre el desempeño, calidad y eficiencia de los sistemas de salud en 194 países de la OMS, ese organismo decidió suspenderlas en 2000. Afortunadamente, otras instituciones realizan calificaciones de los sistemas de salud en varios países. De acuerdo con el índice de atención médica de la revista CEOWorld, los países con mejores sistemas de salud que Dinamarca en 2021 fueron Corea del Sur, Taiwán y Austria. Sin embargo, es importante tener en cuenta que las clasificaciones pueden variar según la fuente y los criterios utilizados para evaluar los sistemas de salud.
El Instituto Legatum con sede en el Londres, elabora un índice de prosperidad para 167 países que incluye entre sus pilares un subíndice de salud. El pilar de Salud mide el grado en que las personas son saludables y tienen acceso a los servicios necesarios para mantener una buena salud, incluidos los resultados de salud, la cobertura de los sistemas de salud, las enfermedades y sus factores de riesgo y las tasas de mortalidad. El instituto Legatum acaba de dar a conocer los resultados de este subíndice para 2023 en una escala entre 0 y 100. Las posiciones de cada país están determinadas de acuerdo con el puntaje asignado a cada uno de ellos.
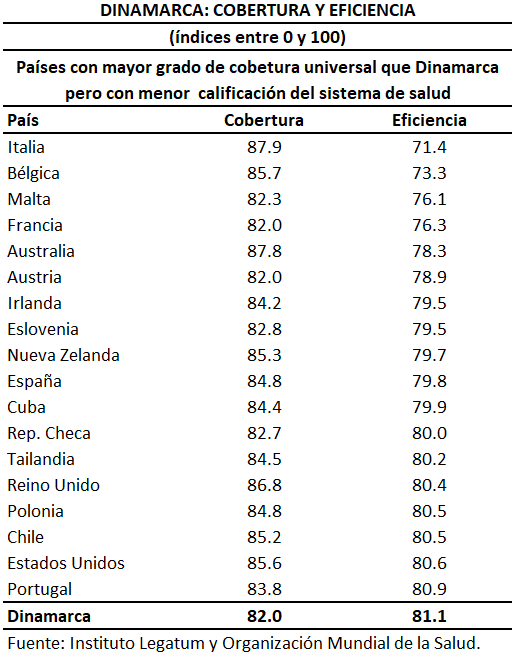
La posición de México en el subíndice de salud de Legatum descendió del lugar 47, en 1997 con una puntuación de 74.2, a la posición número 71 en 2023 con una puntuación de 73.1. En contraste, Dinamarca mejoró su posición al pasar de la posición 18 en 1997, con un puntaje de 77.6, a la posición 16 en 2023 con una puntuación de 81.1. En el siguiente gráfico presento un comparativo de las posiciones y puntajes en el subíndice.
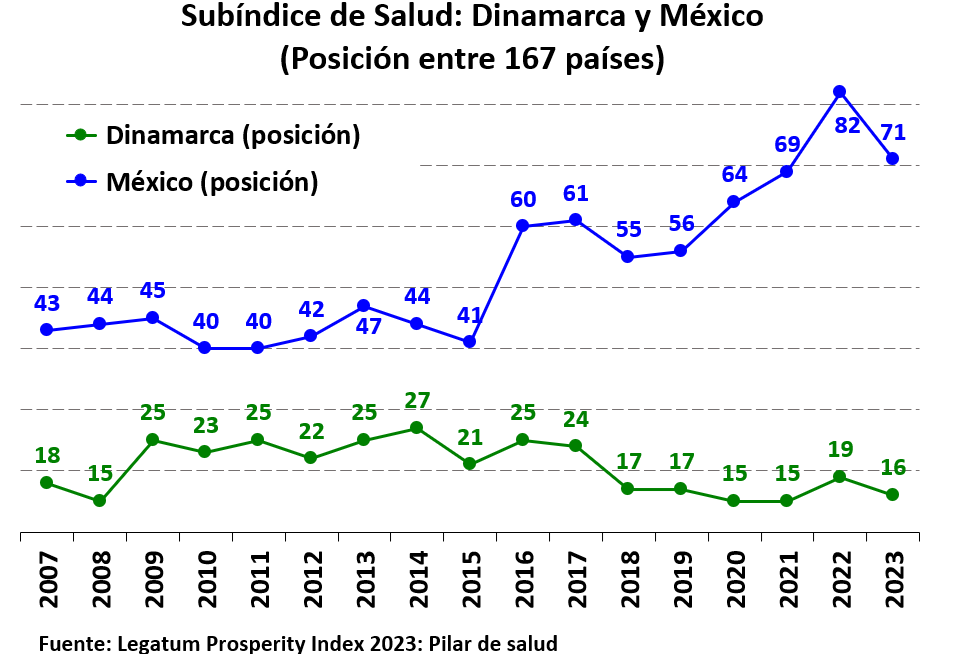
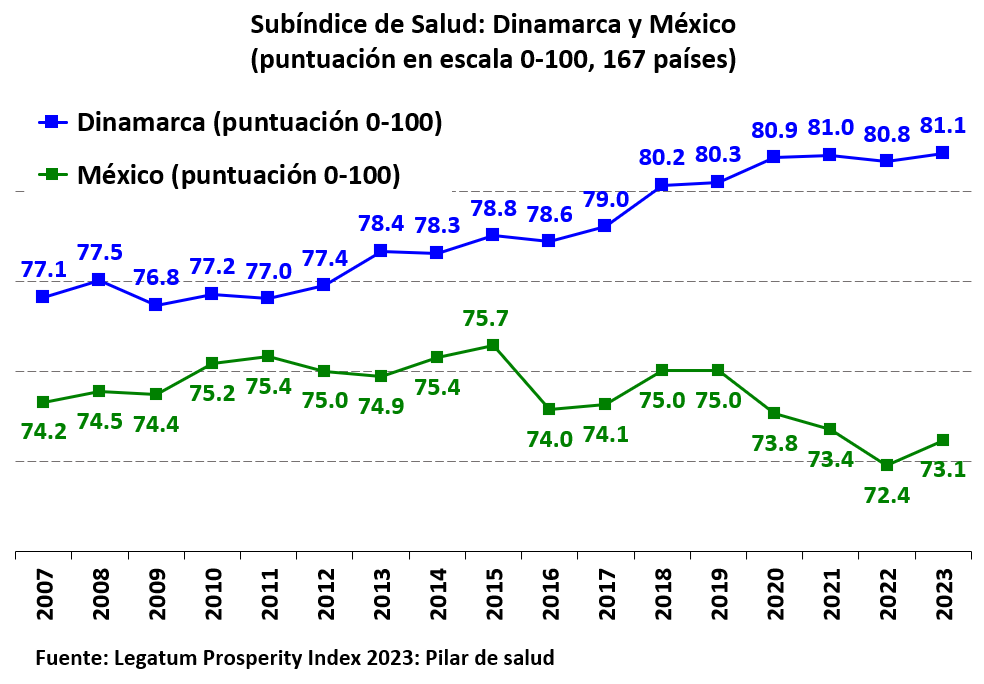
Sin duda, los mexicanos estaríamos mucho mejor en materia de salud si nuestro desempeño fuera equiparable a los resultados de un sistema de salud como el de Dinamarca. Sin duda, una población saludable es un factor importante para contar con una mejor calidad de capital humano, más productivo, mejor remunerado y con un ingreso por habitante más elevado.
Sin embargo, la pregunta de fondo es si realmente lo que está mal es el sistema de salud en México. Los expertos de la OCDE y la OMS coinciden en que es deseable tener un sistema universal de salud. De acuerdo con sus estadísticas, la mayoría de los países cuentan con un sistema universal de salud en el cual el estado otorga un mínimo de protección social a todos y cada uno de sus ciudadanos. México no se encuentra dentro de este grupo según los criterios de ambos organismos internacionales.
En el índice de cobertura universal elaborado por la OMS contempla 194 países con un puntaje promedio de 65.2 y una mediana de 77.2 en 2021. Si bien el grado de universalidad del sistema de salud de Dinamarca es alto, dicho país ocupa la posición 33 con un puntaje de 82. Dinamarca es superado en el grado de universalidad por Canadá (91.0), Corea del Sur (89.1), Islandia (88.9), Singapur (88.5), Alemania (88.0), Portugal (88.0), Reino Unido (88.0), Noruega (87.0), Australia (86.8), Suiza (86.3), Estados Unidos (85.7), Holanda (85.2), Francia (84.8), República Checa (84.2), Italia (83.8), Japón (83.5), Cuba (82.8), Chile (82.3) y Polonia (82), entre otros.
Dicho sea de paso, México ocupa la posición 77 con un puntaje de 74.6, de tal forma que es superado por otras 44 naciones con mediciones de cobertura universal inferiores a la Dinamarca. Entre ellos se encuentran Emiratos Árabes Unidos (81.8), Eslovaquia (81.8), Uruguay (81.5), Costa Rica (81.1), China (81), Chipre (80.7), Brasil (80.4), Kazajstán (80.3), Croacia (80.2), Colombia (79.6), Hungría (79.5), Estonia (79.3), Rusia (79.2), Bielorrusia (78.6), Argentina (78.5), Panamá (78.2), El Salvador (78.0), Kuwait (77.8), República Dominicana (77.0), Barbados (76.9), Ecuador (76.6), Bahréin (76.0), Guyana (75.9), Turquía (75.6), Venezuela (75.1), Trinidad y Tobago (75.0), Uzbekistán (74.8), entre otros. Además, México supera ligeramente a países como Arabia Saudita (74.4), Irán (74.3), Jamaica (74.1), Líbano (72.6), Paraguay (72.3), Perú (71.1), Sudáfrica (71.0) y Nicaragua (70.3), entre otros.
Universalidad y calidad de los servicios de salud
El grado de cobertura universal se relaciona directamente con la calidad de los servicios de salud en la mayoría de los países. Para evaluar este punto, en los siguientes dos gráficos consideramos la relación entre las puntuaciones del grado de cobertura universal de la OMS con las puntuaciones del pilar de salud del Instituto Legatum para 162 países comunes en ambos indicadores. En general se observa una correlación positiva y estadísticamente significativa entre ambas puntuaciones.
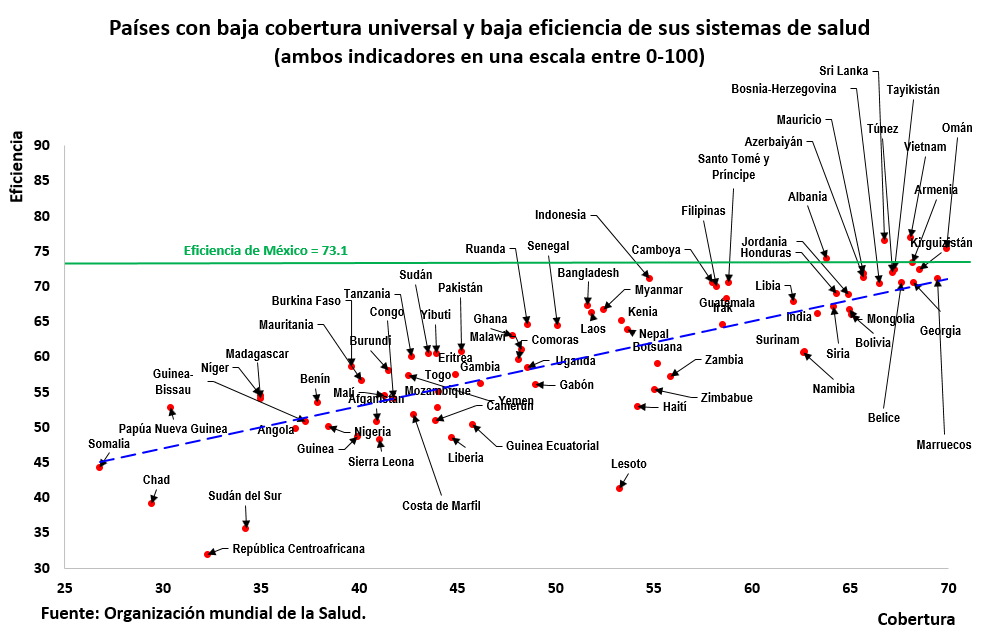
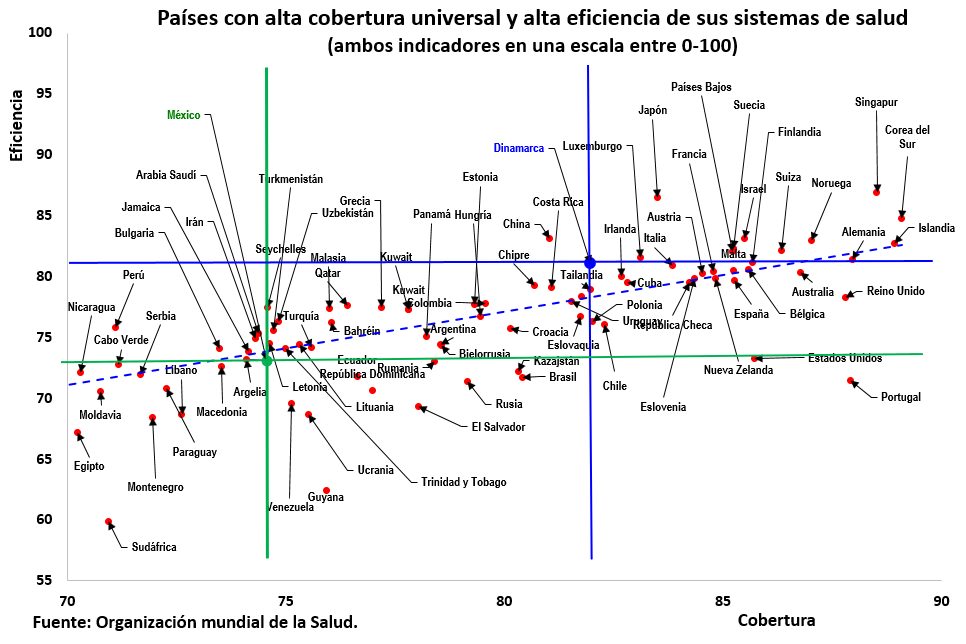
Un vistazo a los sistemas de salud mejor calificados en 2023 (eficiencia) de acuerdo con el pilar de Salud del índice de prosperidad del Instituto Legatum, muestra que Dinamarca ocupa el lugar 14 de entre 162 países. Se advierte que, con excepción de China, los demás países tienen un mayor índice de cobertura universal.
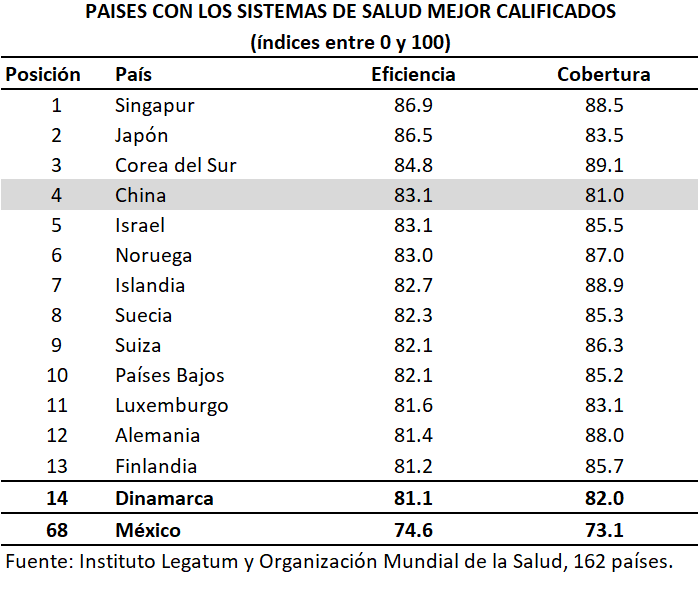
No obstante, en el siguiente cuadro se ilustra que 18 países que cuentan con un mayor grado de cobertura universal que Dinamarca, presentan una menor (puntuación en la) calidad de los servicios de su sistema de salud. Entre esos países destacan Malta, Eslovenia, Cuba, Rep. Checa, Polonia y Chile. En este sentido es válido decir que la universalidad no garantiza una mejor calidad de servicios de salud.
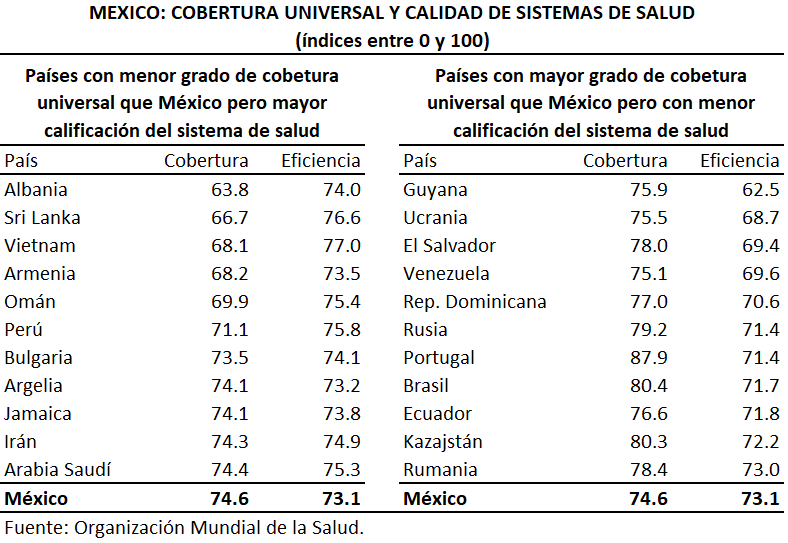
Por lo que hace al caso de México, varios países con menor cobertura universal obtienen una mayor puntuación en términos de la calidad de los servicios de salud. De manera análoga, hay países con mayor universalidad que México, pero con un menor calidad de sus sistemas de salud.
En resumidas cuentas, la universalidad de los servicios de salud puede ser una condición necesaria, más no suficiente para que la población cuente con mejores servicios de salud. Más aún, Dinamarca no parece ser una panacea.
Universalidad y gasto en salud
Una variable relevante para evaluar la calidad y universalidad de los servicios de salud es el gasto en salud. En principio, es razonable suponer de antemano que los sistemas universales de salud destinan un monto importante de recursos a la atención médica. Sin embargo, las estadísticas de la OMS para 192 países muestran que no existe una relación clara entre la universalidad del sistema de salud y el gasto corriente en salud (se omite la inversión en capital en el sector salud debido al escaso número de observaciones).
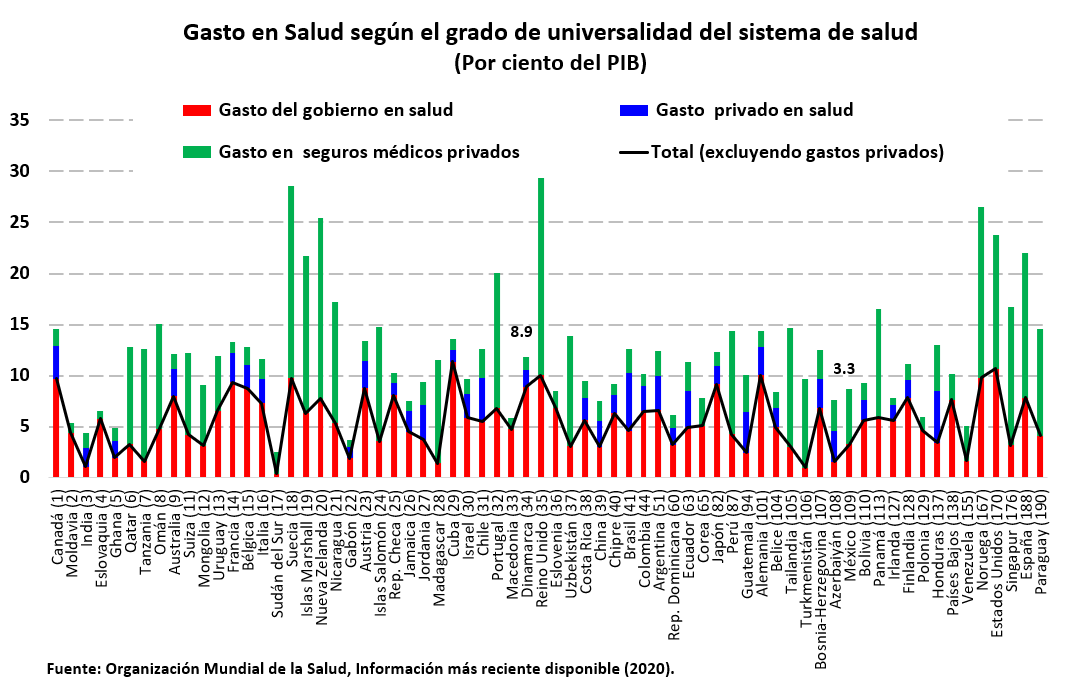
Conviene destacar que los gobiernos de los países con mayor grado de cobertura universal no son los que más gastan en salud como proporción del producto interno bruto (PIB) señalados con barras rojas y línea negra continua. Moldavia (posición 2), India (3), Eslovaquia (4), Ghana (5), Qatar (6), Tanzania (7), Omán (8), Suiza (11) y Mongolia (12) tienen índices de alta cobertura universal, pero gastan relativamente poco en salud, en comparación con Canadá (1) que tiene el mayor índice de cobertura universal, Australia (9), Uruguay (13), Francia (14), Bélgica (15), Italia (16), Suecia (18), Nueva Zelandia (20), Nicaragua (21), Austria (23), República Checa (25), Cuba (29), Israel (30), Chile (31), Reino Unido (35) y Eslovenia (36) también tienen índices relativamente altos en cobertura universal pero gastan relativamente más en salud.
Por otra parte, los sistemas de algunos países con índices bajos de universalidad también gastan proporciones elevadas de PIB en salud: Japón (82), Alemania (101), Bosnia y Herzegovina (107), Panamá (113), Países Bajos (138), Noruega (167) y Estados Unidos (170).
Por lo que hace a Dinamarca, que cuenta con un grado de cobertura universal aceptable, su gasto corriente del gobierno en salud es 8.9% del PIB, mientras que ese gasto en México es de sólo 3.3%. De hecho, puede decirse que México se encuentra en el grupo de países con menor gasto del gobierno en salud.
Otro aspecto interesante es que incluso en algunos países con sistemas de salud con un alto grado de universalidad, el gasto privado en salud (barras azules) es significativo como proporción del producto. Entre ellos pueden mencionarse a Canadá (1), Australia (9), Francia (14), Bélgica (15), Italia (16), Austria (23), Jordania (27), Israel (30) y Chile (31).
Más aún, en muchos de los países con altos índices de cobertura universal, el gasto en salud por gastos médicos mayores (también conocidos como gasto catastrófico de los particulares) supera por mucho al gasto en salud del gobierno, como es el caso de Qatar (6), Tanzania (7), Omán (8), Suiza (11), Mongolia (12), Suecia (18), Nueva Zelandia (20), Nicaragua (21), Madagascar, Portugal (32) y el Reino Unido (35). Se advierte que en México (109) los gastos por servicios médicos mayores cubiertos por los particulares superan también al gasto del gobierno en salud. En contraste, en Dinamarca estos gastos privados son prácticamente inexistentes.
Si la información del gráfico anterior la jerarquizamos por gasto en salud, se aprecia que los 15 países que más gastan en salud son Cuba (29), Estados Unidos (170), Alemania (101), Reino Unido (35), Noruega (167), Suecia (18), Canadá (1), Francia (14), Japón (82), Dinamarca (34), Austria (23), Bélgica (15), Rep. Checa (25), Australia (9) y España (188). De acuerdo con las posiciones en paréntesis relativas al grado de universalidad del sistema de salud, es claro que no existe una clara relación con el grado de cobertura universal del sistema.
 Abraham Vela Dib
Economista por el Tecnológico de Monterrey, maestro en Economía por el Colegio de México y doctor en Economía por la Universidad de California en Los Ángeles. Fue presidente de la Comisión Nacional del Sistema de Ahorro para el Retiro (CONSAR) desde 2018 hasta 2021. Antes, trabajó en el Banco de México y la Secretaría de Hacienda y Crédito Público. Actualmente es profesor en el Instituto Tecnológico Autónomo de México (ITAM).
Abraham Vela Dib
Economista por el Tecnológico de Monterrey, maestro en Economía por el Colegio de México y doctor en Economía por la Universidad de California en Los Ángeles. Fue presidente de la Comisión Nacional del Sistema de Ahorro para el Retiro (CONSAR) desde 2018 hasta 2021. Antes, trabajó en el Banco de México y la Secretaría de Hacienda y Crédito Público. Actualmente es profesor en el Instituto Tecnológico Autónomo de México (ITAM).